 |
대사증후군(metabolic syndrome)은 심혈관질환 위험요인이 한 개인에 동시에 존재할 때 진단되며 현재 대사증후군의 진단기준은 복부비만, 고혈압, 고혈당, 고중성지방, 낮은 고밀도지단백 콜레스테롤로서 그 구성 요소 각각이 심혈관질환의 위험요인으로 잘 알려져 있다. 따라서 이러한 심혈관질환 위험요인이 3가지 이상 존재할 때 진단되는 대사증후군을 지닌 환자에서 심혈관질환 발생률이 높은 것은 당연한 것으로 추정된다.
그러나 대사증후군 환자에서는 이러한 개별 위험요인을 산발적으로 가지고 있는, 즉 고혈압 만 있는 환자 혹은 고혈당 만 있는 환자들과는 달리 이러한 심혈관질환 위험요인을 복합적으로 지니며, 이러한 대사증후군 환자에서는 혈당 조절, 중성지방 조절 등에 핵심적인 역할을 담당하는 인슐린에 대한 저항성 발생이 매우 중요한 역할을 하는 것으로 밝혀져 있다. 기존의 여러 연구에서 대사증후군 환자는 당뇨병 발생 위험이 3~7배 증가돼 있으며 심혈관질환 발생도 증가돼 있음이 증명돼 있다.
대사증후군 환자에서 심혈관질환 발생이 증가되는가 하는 질문에 대해서 여러 연구들을 메타분석한 결과를 보면 대사증후군 환자에서는 심혈관질환, 심혈관질환에 의한 사망률 및 뇌졸중 위험도가 대략 2배 증가되며 총 사망률은 1.5배 증가된다고 보고됐다.
즉, 대사증후군과 심혈관 위험에 관한 87개의 연구를 포함한 95만 1083명 환자의 메타분석에서 대사증후군 환자는 심혈관질환 위험도가 2.35(95% 신뢰구간 2.02-2.73)배로 증가됐으며 심혈관질환에 의한 사망률도 상대위험도가 2.40(95% 신뢰구간 1.87-3.08), 총 사망율도 상대위험도 1.58 (95% 신뢰구간 1.39-1.78), 심근경색증 발생 상대위험도 1.99(95% 신뢰구간 1.61-2.46), 뇌졸중 발생 상대위험도 2.27(95% 신뢰구간 1.80-2.85)로 증가돼 있었다. 더불어 대사증후군 환자 중 당뇨병 환자를 제하고 분석해도 이러한 결과는 일관되게 유지됐다(그림 1).
 |
또 다른 메타분석은 43개의 코호트를 포함하는 37개의 연구, 17만 2573명을 분석한 연구로서 대사증후군은 심혈관사건 발생 상대위험도가 1.78(95% 신뢰구간 1.58-2.00)로 유의하게 높았으며, 특히 심혈관질환 발생 위험도가 낮은 환자군(저위험군)의 경우, 특히 여성에서 그 위험도가 높은 경향을 보였다. 흥미 있게도 이 연구에서는 대사증후군 환자들이 지닌 기존의 심혈관질환 위험요인을 고려하고서도 대사증후군 그 자체는 심혈관질환 위험도를 증가시키는 결과를 보였다(상대위험도 1.54, 95% 신뢰구간 1.32-1.79).
한국인을 대상으로 1만 5971명의 검진자료를 활용한 후향적 연구에서도 대사증후군을 지닌 여성은 대사증후군이 없는 여성에 비해서 나이를 고려하고서도 총 사망률이 유의하게 높았으며 심지어 다른 위험요인을 고려하고서도 유의하게 높았다(위험도 1.82, 95% 신뢰구간 1.15-2.88). 전체 대상군에서 대사증후군 환자는 대사증후군이 없는 환자에 비해서 다른 위험요인을 고려하고서도 유의하게 심혈관계 사망이 많았다(위험도 1.60, 95% 신뢰구간 1.02-2.20).
이 연구에서는 주로 당뇨병과 고혈압의 존재가 사망률에 큰 영향을 미쳐서 이 두 질환을 지닌 환자를 제하고 분석하면 유의한 위험도 증가가 보이지 않았다. 따라서 이 연구에서는 대사증후군 환자에서 총 사망률과 심혈관질환 위험도의 증가는 주로 대사증후군 환자에서 보이는 당뇨병 혹은 고혈압이 주요한 역할을 하는 것임을 보여주었다.
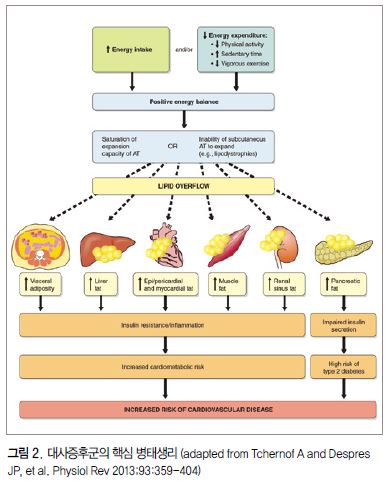
이상을 요약하면 대사증후군 환자는 심혈관질환 발생 위험, 심혈관질환에 의한 사망률 및 뇌졸중 위험이 대사증후군이 없는 환자에 비해서 유의하게 증가되는 것은 확실하다. 대사증후군 진단 자체가 심혈관질환 위험요인을 복합적으로 지닌 환자이므로 심혈관질환 증가는 당연한 것이라고 할 수 있으나, 메타분석에서 이러한 위험요인을 고려하고서도 대사증후군 존재 자체가 심혈관질환 위험을 더 증가시킬 수 있다는 결과(일부 연구에서는 고혈압, 당뇨병의 심혈관 위험도를 고려하면 그 위험도가 현저히 감소한다고 보고 함)를 볼 때 개개의 심혈관질환 위험요인을 치료하는 것도 중요하겠지만 대사증후군의 핵심적인 병태생리(그림 2)인 인슐린저항성을 함께 개선시킬 수 있는 적극적인 생활요법과 약물치료가 병행되면 그 예후가 더 좋을 것임을 예측할 수 있다. 앞으로 이에 대한 전향적인 대규모 연구가 필요하겠다.
 |
References
1. Mottillo S, et al. The metabolic syndrome and cardiovascular risk; a systematic review and meta-analysis. J Am Coll Cardiol 2010;56:1113-32.
2. Gami AS, et al. Metabolic syndrome and risk of incident cardiovascular events and death; a systematic review and meta-analysis of longitudianal studies. J Am Coll Cardiol 2007;49:403-14.
3. Sung KC, et al. Increased cardiovascular mortality in subjects with metabolic syndrome is largely attributable to diabetes and hypertension in 159971 Korean adults. J Clin Endocrinol Metab 2015;100:2606-12.
4. Tchernof A et al. Pathophysiology of human visceral obesity; an update Physiol Rev 2013;93:359-404
THE MOST webmaster@mostonline.co.kr
<저작권자 © THE MOST, 무단 전재 및 재배포 금지>

 ASCVD·당뇨병·CKD 동반 이상지질혈증 환자의 맞춤치료 전략은?
ASCVD·당뇨병·CKD 동반 이상지질혈증 환자의 맞춤치료 전략은?



