주사제 치료전략 from 2018 to 2019
미국당뇨병학회(ADA) 제2형당뇨병 치료 알고리듬은 2019년으로 넘어오면서 많은 변화를 겪었다. ADA의 고유의 세로적 치료강도 강화전략에서 죽상동맥경화성 심혈관질환(ASCVD), 만성 신장질환, 심부전위험이 있는 환자, 저혈당증 위험군, 체중변화 위험군, 비용대비 효과군으로 나눠서 치료전략을 결정하는 맞춤형 선택전략으로 변화를 줬다.
주사제 전략에도 변화가 있었다. 알고리듬 명칭도 ‘복합 주사제 치료전략(combination injectable therapy)’에서 ‘주사체 치료 강화전략(intensifying to injectable therapies)’으로 바뀌었다. 치료전략 순서 및 구성도 변했다. 2018년까지는 기저 인슐린을 우선 투여하고 기저 인슐린으로 조절되지 않으면 식전 1회 속효성 인슐린 추가, GLP-1수용체작용제 추가, 식전 1일 2회 프리믹스 인슐린으로 전환을 시행하도록 했다. 1일 1회 속효성 인슐린 추가로도 조절되지 않을 경우는 식사 전에 2회 이상 속효성 인슐린을 투여하는 기저-볼루스(basal-bolus)를 적용하고, 1일 2회 프리믹스(pre-mix) 인슐린으로 전환했을 경우에는 1일 3회 프리믹스 아날로그 인슐린을 투여. 그리고 GLP-1수용체작용제를 제외한 인슐린 전략은 상호교환해서 적용가능하도록 했다.
2019년 가이드라인에서는 주사제 치료전략을 적용하기에 앞서 환자들의 프로파일(심혈관위험, 저혈당증 위험, 체중변화 위험, 비용부담 환자군)에 따른 치료전략을 고려하도록 했다.
알고리듬에서는 2제 또는 3제 병용요법에도 당화혈색소(A1C)가 목표수준에 도달하지 못하면 우선 GLP-1수용체작용제를 투여하도록 했다. 기저 인슐린은 GLP-1수용체작용제로도 A1C가 조절되지 않으면 추가하는 전략으로 자리잡아 GLP-1수용체작용제에 1차 주사제 치료전략의 자리를 내줬다.
기저 인슐린을 추가하고 용량조절(titration)에도 A1C 목표치에 도달하지 못할 경우 식후 (식사)인슐린을 추가하도록 했다. 식후 인슐린 1도스 투여에도 A1C가 조절되지 않으면 식후 인슐린 투여 횟수를 늘리도록 했다. 그 이후에는 최고 용량의 기저-볼루스 전략을 시행하고, 환자 교육을 재점검할 것을 당부했다.
2019년 가이드라인에서는 이미 GLP-1수용체작용제로 치료받고 있거나 GLP-1수용체작용제를 투여할 수 없는 경우, 환자가 인슐린을 선호하는 경우 GLP-1수용체작용제 대신 바로 기저 인슐린을 투여하도록 했다. 또 A1C가 11% 초과, 이화작용에 대한 증상이나 근거가 있을 때(체중감소, 다뇨증, 번갈증 등), 제1형당뇨병 가능성이 있을 때도 인슐린을 우선 적용한다는 조건을 달았다. 여기에 더해 GLP-1수용체작용제와 기저 인슐린을 병용해야 하는 경우에는 고정비율 복합제(FRC)인 iDegLira, iGlarLixi를 고려하도록 했다. 단 복합제를 사용할 때는 인슐린 최고용량을 환자에게 주지시키도록 했다.
주사제 치료전략 from 2019 to 2020
- 간결해진 알고리듬
 |
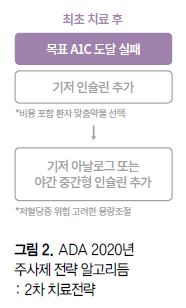
ADA 2020년 가이드라인에서도 큰 틀에서 2019년 가이드라인의 내용을 유지했다. 인슐린 전 GLP-1수용체작용제를 우선 권고했고 이후 기저 인슐린을 필두로 한 인슐린 전략을 적용하도록했다.
하지만 변화를 준 부분도 있다. 우선 주사제 치료전략을 시행할 때부터 체중 및 운동 등 행동학적 중재전략, 환자 개별적인 자가 관리 교육 및 지원을 강조했다. 2019년 가이드라인에서 치료 말미에 관련 내용을 배치한 것과 비교했을 때 환자의 자가 관리 교육과 지원에 무게를 둔 것을 확인할 수 있는 부분이다.
또 알고리듬의 취지에 맞게 각 단계 치료전략 표기를 단순화 한 부분도 눈에 띈다. 2019년 가이드라인에서는 각 단계 치료전략의 최초 투여방법 및 용량조절 방법을 별로 표기했었다. 2020년 가이드라인에서는 각 단계 치료전략에 최초 투여방법과 용량조절 방법을 표기했다.
GLP-1수용체작용제의 경우 대부분의 환자에서 인슐린보다 우선해서 고려하도록 했다. 용량은 각 제제별 표준 용량으로 투여를 시작하고, 용량을 유지하기 위해 점진적으로 조절하도록 했다. GLP-1수용체작용제로도 A1C가 목표수치까지 도달하지 못할 경우 기저 인슐린을 적용하도록 했다. 최초에 기저 인슐린을 적용해야 하는 환자군의 조건도 알고리듬에서는 간략하게 GLP-1수용체작용제를 복용하고 있거나 GLP-1수용체작용제가 적합하지 않은 경우, 환자가 인슐린을 선호할 경우로 기술했다.
- 중간형 인슐린 추가
기저 인슐린과 식후 인슐린 사이에는 기저 아날로그 또는 야간 중간형(NPH) 인슐린 추가전략이 새롭게 더해졌다. 시작용량은 1일 10IU 또는 1일 0.1~0.2IU/kg이고, 용량조절은 공복혈장혈당에 목표치에 도달하는 것을 목적으로 저혈당증 위험이 없는 선에서 3일마다 2unit 증량하도록 했다. 명확한 이유없이 저혈당증이 발생할 경우에는 용량을 10~20% 줄이도록 했다.
식후 인슐린을 사용하기 전의 기준에도 변화를 줬다. 2019년 가이드라인에서는 기저 인슐린 후 기저 인슐린 용량조절 또는 기저 인슐린 용량 0.7~1.0IU/kg 또는 공복혈장혈당 목표도달 후에도 A1C 목표에 도달하지 못했을 때 식후 인슐린을 투여하도록 했다.
 |
이에 비해 2020년 가이드라인에서는 중간형 인슐린이 추가된 만큼 기저형 아날로그나 야간 중간형 인슐린 또는 기저 인슐린 0.5IU/kg 이상 또는 공복혈장혈당 목표수치 도달 후에도 A1C 목표 수치에 도달하지 못했을 때로 변경됐다.
식후 인슐린 투여전략은 2019년 가이드라인과 동일하게 유지됐다. 1일 4IU 또는 기저 인슐린 용량의 10%를 투여하도록 했다. 단 A1C가 8% 미만일 때는 기저 용량을 1일 4IU 또는 기저 인슐린 용량의 10%를 줄여 투여할 것을 권고했다. 용량조절은 1일 2회 1일 1~2IU 또는 10~15% 증량으로 제시했고, 명확한 이유없는 저혈당증이 있을 때는 10~20% 감량하도록 했다. 단 중간형 인슐린과 적절하게 병용해서 할 수 있다는 내용이 추가됐다.
- 식후 인슐린 이후 전략 세분화
주사제 치료전략 알고리듬에서 가장 많은 변화가 보이는 부분은 식후 인슐린 이후의 부분이다. 2019년 가이드라인에서는 식후 인슐린 추가 후에도 A1C 목표에 도달하지 못할 경우 식후 인슐린 투여 횟수를 늘리고(stepwise) 이후 최대 용량의 기저-볼루스(basal-bolus) 전략만 제시했지만, 2020년 가이드라인에서는 식후 인슐린 투여 횟수 증가 및 기저-볼루스 최대용량 전략과 함께 환자 자가 혼합/분배전략(self-mixed/split insulin regimen)과 1일 2회 프리믹스 전략(premix insulin regimen)을 제시했다.
 |
식후 인슐린 투여 횟수 증가 및 최대용량 기저-볼루스 전략은 2019년 가이드라인과 동일하다. 식후 인슐린의 경우 투여 횟수를 늘리고, 최대용량 기저-볼루스 전략은 기저 인슐린과 함께 식후 인슐린을 식사 때 마다 투여하는 전략으로 정리했다.
자가-혼합/분배 인슐린 전략은 중간 인슐린과 단기 또는 속효성 인슐린을 개별적으로 조절할 수 있다고 권고했다. 최초 중간 인슐린 투여 용량은 전체 중간 인슐린 용량의 80%로 설정했다. 3분의 2 용량은 아침식사 전에, 3분의 1 용량은 저녁식사 전에 투여하도록 했다. 속효성 인슐린은 4IU 또는 감소된 중간형 인슐린의 10%를 투여하도록 했다. 용량 조절은 환자에 맞춰서 조절하도록 했다.
1일 2회 프리믹스 인슐린 전략은 일반적으로 전체 인슐린 용량과 동일하게 적용하지만, 필요할 경우에는 조절이 가능하다.
한편 알고리듬의 끝에는 고려해야할 점에 대해 별도로 정리했다. △환자에서 이화작용, 저혈당증에 대한 근거가 있을 경우, A1C가 10% 이상(혈당 300mg/dL 초과로 아주 높은 경우), 제1형당뇨병 가능성이 있을 경우에는 기저 인슐린을 1차 주사제 전략으로 적용하도록 한 점 △GLP-1수용체작용제와 기저 인슐린을 함께 복용하는 경우에는 고정비율 복합제(FRC)를 고려하도록 한 점은 2019년 가이드라인과 동일하게 기술됐다.
이와 함께 △GLP-1수용체작용제 선텍 시에는 환자의 선호도, A1C 강하 효과, 체중감소효과, 투여 횟수를 고려하도록 했고, 심혈관질환이 있을 때는 심혈관질환에 대한 혜택을 보인 약물을 고려해야 한다는 점이 추가됐다.
또 △환자에서 저혈당증이나 야간 중간형 인슐린 투여를 놓치는 빈도가 높아진다면, 야간 중간형 인슐린에서 기저 아날로그로 전환하는 것을 고려할 수 있고, 장기작용 기저 인슐린을 적용하는 전략이 더 나을 수 있다는 점도 언급했다. △중간형 인슐린에 식후 인슐린을 추가할 경우 투여 횟수가 적은 자가-혼합 또는 프리믹스 인슐린 전략으로 구성하는 방법을 고려하도록 한 부분도 더해졌다.
임세형 기자 shlim@mostonline.co.kr
<저작권자 © THE MOST, 무단 전재 및 재배포 금지>
#미국당뇨병학회#ADA#인슐린#GLP-1수용체작용제#알고리듬#가이이드라인#GLP-1RA
 혈당 안전성도 겸비한 치료옵션"">
"강력한 LDL-C 강하효과와 폭넓은 심혈관 혜택
혈당 안전성도 겸비한 치료옵션"">
"강력한 LDL-C 강하효과와 폭넓은 심혈관 혜택


